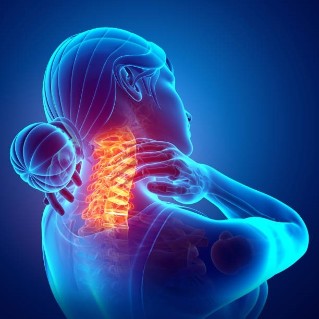
A osteocondrose cervical do pescozo é unha patoloxía común que se acompaña de síntomas desagradables. A enfermidade caracterízase por procesos dexenerativos-distróficos na columna vertebral. Son causadas por unha postura incorrecta, unha mala postura e un estilo de vida pouco activo. Para reducir os síntomas da patoloxía, debe consultar a un médico de xeito oportuno.
Que é a osteocondrose cervical?
Este termo enténdese como unha lesión dexenerativa-distrófica progresiva dos discos intervertebrais situados na columna cervical. Como resultado, os corpos vertebrais están deformados e esgotados. Isto leva a un deterioro da circulación sanguínea e da condución nerviosa no pescozo.
A enfermidade pódese illar ou combinar con dano a outras partes da columna vertebral: lumbar ou torácica. Segundo a CIE-10, a osteocondrose cervical da columna vertebral está codificada baixo o código M42.
Posibles complicacións da enfermidade
Moita xente está interesada no risco de osteocondrose cervical. Sen unha terapia adecuada e oportuna, a patoloxía pode levar a consecuencias negativas para a saúde. Estes inclúen o seguinte:
- saínte dos discos intervertebrais e herniación;
- Rotura do disco intervertebral con compresión de nervios e vasos sanguíneos: se a medula espiñal está pellizcada, existe o risco de morte;
- radiculopatía;
- a aparición de osteófitos;
- Pérese e parálise.
Os principais síntomas e signos de osteocondrose cervical
A enfermidade desenvólvese gradualmente e é inicialmente asintomática. Polo tanto, o diagnóstico adoita facerse en casos avanzados. Os principais síntomas da patoloxía son os seguintes:
- Dor no pescozo e no occipito, empeorada polo esforzo físico ou a tose.
- Moer ao mover a cabeza.
- Perda de sensibilidade nas mans, sensación de ardor nos omóplatos.
- Cefalea localizada na parte traseira da cabeza e estendéndose aos templos.
- Debilidade xeral, aumento do cansazo.
- Diminución da agudeza visual.
- tinnitus.
- perda auditiva.
- Aumento do ritmo cardíaco.
Causas de osteocondrose cervical
Os primeiros signos da enfermidade adoitan aparecer despois de 35 anos. Non obstante, nos últimos anos, a patoloxía comezou a desenvolverse a unha idade máis nova, de 18 a 30 anos. Na maioría das veces, o problema está enfrontado por persoas que teñen que estar nunha posición durante moito tempo.
As principais causas da osteocondrose cervical son:
- tendencia hereditaria;
- violación dos procesos metabólicos;
- enfermidades infecciosas, envelenamento do corpo;
- trastornos na nutrición: falta de líquidos, vitaminas, microelementos;
- sobrepeso;
- lesións traumáticas na columna vertebral;
- mala postura;
- inestabilidade da columna vertebral;
- estilo de vida insuficientemente activo;
- pés planos;
- Influencia de factores ambientais desfavorables;
- cambios frecuentes na postura;
- estivo nunha posición incómoda durante moito tempo;
- actividade física excesiva;
- hipotermia;
- situacións estresantes;
- coas almofadas durmidas incorrectas.
Cales son os diferentes graos de enfermidade?
A enfermidade desenvólvese gradualmente. Hai 4 graos de osteocondrose cervical, cada un con características específicas:
- O primeiro vai acompañado da aparición de gretas nos discos intervertebrais. Este proceso vai acompañado dunha leve dor e rixidez nos movementos. A patoloxía ten un curso ondulado. Co deterioro do sistema inmunitario ou un aumento da carga, a osteocondrose empeora. Se non toma medidas oportunamente, existe o risco de que o proceso anormal empeore.
- Segundo: nesta fase, continúa a destrución dos discos intervertebrais e obsérvase o seu saínte. Este proceso vai acompañado de pellizcar as terminacións nerviosas. Unha persoa ten unha dor constante que aumenta co movemento. Nesta fase, a capacidade de traballo diminúe, aparece entumecemento nas mans.
- O terceiro vai acompañado da aparición dunha hernia intervertebral. En tal situación, os tecidos musculares e as terminacións nerviosas están implicadas no proceso patolóxico. Como resultado, hai dor no pescozo e na parte posterior da cabeza, sensación de debilidade nas mans. Con lesións vasculares, existe o risco de diminución da agudeza visual, mareos e tinnitus. Ás veces a enfermidade leva ao desmaio.
- Cuarto: esta etapa vai acompañada de crecemento óseo. Como resultado, aumenta a presión sobre as terminacións nerviosas. Nesta forma de osteocondrose, a mobilidade do pescozo diminúe e a columna vertebral faise menos flexible. Como resultado, unha persoa non pode facer movementos simples da cabeza.
Por que debería consultar inmediatamente a un médico?
Se aparecen síntomas de osteocondrose, debe consultar inmediatamente a un médico, un neurólogo ou cirurxián ortopédico. Se non, a patoloxía levará consecuencias perigosas para a saúde.
Primeiro de todo, o médico debería avaliar a actividade física e a intensidade da dor no pescozo. O especialista tamén está interesado na perda de sensibilidade e noutros trastornos.
En función dos resultados do exame preliminar, prescribiranse procedementos adicionais. En primeiro lugar, faise unha radiografía. Lévase a cabo en varias proxeccións. Se se sospeita que existe unha hernia inguinal, pode ser necesaria unha TC ou resonancia magnética. Cunha violación do fluxo sanguíneo, é necesaria unha reoencefalografía e un exame do fondo.
O tratamento prescríbese en función dos resultados do exame diagnóstico. Co desenvolvemento da osteocondrose cervical, utilízanse con máis frecuencia as seguintes categorías de medicamentos:
- Analxésicos: axuda a controlar a dor.
- Antiinflamatorios non esteroides: eliminan a inflamación e controlan o inchazo.
- Antiespasmódicos: axuda cos cólicos musculares.
- preparados para mellorar a circulación sanguínea.
- Condroprotectores: axudan a restaurar a estrutura dos discos intervertebrais.
- Vitaminas do grupo B: melloran o funcionamento do tecido nervioso.
Ademais da terapia farmacolóxica, prescríbense outros métodos. Isto inclúe masaxe, ximnasia correctiva, fisioterapia. O uso da osteopatía é moi eficaz. Neste caso, exerce un efecto leve sobre os músculos e as vértebras afectadas. Nalgúns casos, aconséllase ao médico que use un dispositivo ortopédico especial: o colar Shants.
A terapia manual considérase un método eficaz para tratar a patoloxía. Os teus métodos selecciónanse individualmente. O procedemento consiste nun efecto puntual sobre os elementos musculoesqueléticos. Grazas a isto, é posible activar o fluxo sanguíneo, mellorar o movemento linfático e normalizar os procesos metabólicos. A terapia manual mellora a mobilidade do sistema músculo-esquelético, fortalece o sistema inmunitario e prevén complicacións por osteocondrose.
A tracción espinal é moi empregada. Equipos especiais úsanse para estirar. O procedemento axuda a aumentar a distancia entre as vértebras ao tamaño normal e a xestionar as interrupcións na estrutura da columna vertebral.
Se se observa osteocondrose cervical aguda e aparecen hernias intervertebrais que provocan unha diminución da sensibilidade e unha alteración do fluxo sanguíneo, é necesaria unha cirurxía.
A duración do tratamento depende da gravidade da osteocondrose. Na maioría das veces, a terapia lévase a cabo en cursos longos. Definitivamente, para mellorar a súa condición, debería facer axustes ao seu estilo de vida. Para iso, cómpre comer ben, renunciar aos malos hábitos e facer exercicio.
Prevención da osteocondrose do pescozo
Para evitar a aparición de osteocondrose cervical, debes seguir certas recomendacións:
- elimina oportunamente a curvatura da columna vertebral;
- fai exercicio para construír un corsé muscular.
- come alimentos que proporcionan ao corpo calcio e magnesio;
- normaliza o peso corporal;
- Cando use un ordenador, siga as recomendacións dos médicos.
A osteocondrose cervical é unha patoloxía grave que leva consecuencias negativas para a saúde. Para facer fronte á violación, é necesario facer o diagnóstico correcto de xeito oportuno. Polo tanto, o malestar na zona do pescozo debe ser un motivo para consultar a un médico.
Como vai o tratamento?
Consello do médico: anamnesis, diagnóstico miofascial, diagnóstico funcional.
Como estás?
Recolle anamnesis: analiza enfermidades, identifica limitacións e contraindicacións, explica os principios da cinesiterapia e as características da fase de recuperación.
O diagnóstico miofascial é un método de diagnóstico manual no que o médico avalía o rango de movemento das articulacións, identifica as focas dolorosas, o edema, a hipo- ou hipertonicidade dos músculos e outros cambios.
Diagnóstico funcional (levado a cabo na sala de rehabilitación) - O médico explica como se realizan certos exercicios nos dispositivos e observa: como os realiza o paciente, con que rango de movemento pode traballar, con que movementos causan dor, queO peso do paciente pode funcionar sobre como reacciona o sistema cardiovascular. Identifícanse as áreas problemáticas. Os datos introdúcense na tarxeta. O foco é.
Baseado nos resultados do exame inicial realizado por un médico e do diagnóstico funcional, créase un programa preliminar de tratamento individual.
É desexable ter o seguinte contigo:
- para a dor na columna vertebral: resonancia magnética ou tomografía computarizada (resonancia magnética ou tomografía computarizada) da área do problema;
- para dor nas articulacións: raios X;
- no caso de comorbilidades: extractos da historia clínica ou unha tarxeta de ambulatorio;
- roupa e zapatos cómodos (deportivos)
Comeza a lección cun profesor
Ao comezo do ciclo de tratamento, o médico traballa co paciente para crear un plan de tratamento que inclúa a data e hora da sesión de tratamento e os exames de seguimento co médico (normalmente 2-3 veces á semana).
A base do proceso de tratamento son as sesións de tratamento na sala de rehabilitación con equipos de exercicio e sesións no ximnasio.
Cos simuladores de rehabilitación pode dosificar con precisión a carga de grupos musculares individuais e conseguir así un efecto físico axeitado. O programa de tratamento é elaborado polo médico individualmente para cada paciente, tendo en conta as características do organismo. A inspección é realizada por instrutores cualificados. En todas as fases da recuperación, é importante observar a técnica do movemento e a respiración correctos, coñecer os seus estándares de peso ao traballar en simuladores, cumprir o réxime de tratamento prescrito e seguir as recomendacións de especialistas.
As sesións de ximnasia conxunta axudan a restaurar a coordinación visual, melloran a mobilidade articular e a elasticidade (flexibilidade) da columna vertebral e son un excelente sistema de prevención para un uso independente.
Cada ciclo de tratamento: 12 sesións. Cada lección está supervisada por un profesor. A duración dun tratamento é de 40 minutos a 1, 5 horas. O instrutor crea un programa que ten en conta as comorbilidades e o estado do paciente o día do adestramento, ensina a técnica de realización de exercicios e controla a corrección da execución. Unha segunda consulta cun médico lévase a cabo cada 6 horas, os cambios e os engadidos ao programa fanse en función da dinámica.
Cantos bucles son necesarios?
Isto é individual para cada persoa e depende da progresión da enfermidade.
Importante saber:
- Canto tempo leva este problema (fase da enfermidade)?
- como o teu corpo está preparado para a actividade física (facer ximnasia, calquera tipo de deporte);
- que resultado queres obter.
Se a enfermidade está nos seus estadios iniciais e o corpo está preparado, un ciclo de tratamento é suficiente. (Exemplo: mozos de 20 a 30 anos que practican deporte. Centramos a súa atención na técnica de facer exercicios, respirar, estirarse e eliminar exercicios "incorrectos" que son prexudiciais para as áreas problemáticas. Estes pacientes están adestradose manteña a capacidade de coidar o seu corpo », reciba recomendacións en caso de exacerbación e siga facéndoo vostede mesmo)
Todos os organismos son individuais e o programa de cada paciente é individual.




































